〒861-8003 熊本市北区楠4-3-18
受付時間 | 月・金 9:00~13:00/15:00~19:00 火・水・土 9:00~12:30/14:00~18:00 |
|---|
定休日 | 木曜、日曜・祝祭日 |
|---|
平成20年5月17日(土)PM3:30〜5:30に院長が所属する「九州御茶の水会」で2時間の持ち時間を与えられ、発表することができました。その時の原稿が残っています。当日はプロジェクターでパワーポイントを使ったプレゼンテーションでしたが、原稿だけでも概要は理解していただけると思います。院長が医療制度改革に対してどういう考えでいるのか理解していただきたく掲載いたします。話せば2時間の内容ですが、読めば1時間ぐらいで読めるのではないでしょうか。
*九州お茶の水会・・・九州地区に開業している東京医科歯科大学歯学部卒業生を中心とした勉強会。毎回30人弱集まります。全国的にも東京医科歯科大学卒業生を中心としたこういう勉強会は珍しいということで、神奈川県や兵庫県からも参加する会員の先生もおられます。昭和47年から続いていますので、40年近い歴史があります。会員のほとんどが歯科開業医ですが、大学に勤務の先生も若干名おられます。
平成20年5月17日(土)PM3:30〜5:30 九州お茶の水会
「医療制度改革に対しての最近の考え方」
熊本市開業 菊川 明彦
昨年7月、九州お茶の水会で九州大学医学部医療経営・管理学講座尾形裕也教授の講義をお聞きして以来、医療経済に興味を持ち、個人的に勉強して参りました。勉強を始めてすぐに、それまでそんなに意識していなかった、とんでもない「医療崩壊」が起きようとしているということに気づきました。昨年暮れ頃からマスコミでも度々取り上げられるようになった患者たらい回し、医師不足の問題です。10年ほど前から危ないということは言われていたらしいのですが、小泉内閣の医療制度改革により、一気に表面化したようです。この問題に対して、ここのところ次々にいろいろな本が出版され、それぞれに意見が述べられ、提案がなされています。
この10ヶ月ほどの間に読んだ医療問題に関する25冊以上の本の中から、それなりに成果が上がり、これはという方向性が見つかりましたので、ご紹介させていただきたいと思います。事態が一刻を争う問題ですので、今回は自ら志願させていただきました。
最初に英国における医療崩壊を取り上げ、どう対処して、どうなったかをお知らせします。次にアメリカの医療の現実を取り上げ、「民間で出来ることは民間で」の政治の流れの中で、医療に市場原理主義を導入すればどうなるかをお知らせしたいと思います。
最後に日本の医療崩壊の現状を直視し、なぜそうなったのか原因を考え、解決策を提案するところまでいければいいかなと思っています。
今回は自分の考えよりも、いろんな医療経済学者や現場の医師の考えをご紹介するような形になります。歯科医療の枠を広げるというよりも医療全体の枠を広げることにより、歯科への還元を期待する考え方になると思います。専門家ではありませんので、力が及びますかどうか心配はありますが、少なくとも私自身はやらないといけないことがはっきりし、頭がすっきりしました。皆さんと考えが共有できればと思います。

今日は「医療制度改革への最近の考え方」という題でお話をさせていただきます。まず、私がこの問題に関心を持ったのは昨年の7月、この会で九州大学医学部の医療経営・管理学講座の尾形裕也教授のお話を伺ってからです。何とかこの分野を勉強したいと思いアンテナを張っておりましたところ一冊の本が手に入りました。

それがこの本です。「医療政策は選挙で変える」。再分配政策の政治経済学Ⅳとなっています。4巻目です。慶応大学出版会の出版です。昨年7月民主党が大勝した参院選の直前に緊急出版された本です。本の帯に書いてあります。自民党が大勝した「9・11の郵政民営化選挙の際、よもや、与党に投票した医療関係者はいなかったでしょうね。あの時すでに、この国の医療政策がどの方向に向かっていくかということはわかっていたんですけどね。」
確かに次は医療制度改革だという話は聞こえていました。
作者の権丈善一さんは慶応大学商学部の教授で1962年福岡県生まれ、福岡高校の出身だそうです。
与党に投票するなというなら民主党の支持者かと思えば、そうでもなくて、立場は今日の最後の方で明らかになります。

権丈善一さんは日本歯科医師会にも呼ばれています。去年の1月号の日本歯科医師会雑誌で柳沢伯男厚生労働大臣と大久保日歯会長と対談しています。とにかくこの本を読んで、目からうろこといいますか、もやもやしていた頭の中がすっきりしました。

次に権丈さんの本で推薦されていた、この本を取り寄せました。「医療崩壊、立ち去り型サボタージュとは何か」です。
本の帯を読みます。
「現在、日本の医療機関は二つの強い圧力にさらされている。医療費抑制と安全要求である。この二つは相矛盾する。相矛盾する圧力のために、労働環境が悪化し、医師が病院から離れ始めた。現状は、きわめて深刻である。医療機関の外から思われているよりはるかに危機的である。」
作者の小松秀樹さんは1949年香川県生まれですから、現在58か9歳でしょうか。東大医学部を出て、山梨医科大学の助教授から、現在、虎ノ門病院の泌尿器科部長です。
この2冊の本を読んだ時点で、これは大変なことが起きようとしているのにまったく気が付いていなかった。皆さんにも一刻も早くお伝えし、考えを共有しなければと、今回自ら志願してこの場に立たせていただきました。
本を読んでいくと、この本を読むべきとか、参考文献に挙げられているもので、なるべく新しいものを次から次に読んでいって、また並行して本の中の資料はできるだけ裏をとるようにして、インターネットや図書館の資料でできるだけ勉強してまいりました。それなりに成果は上がったと思います。これらの本や文献の考え方を今日は要約してお伝えしたいと思っております。

まずは、国民医療費32.1兆円。患者窓口負担4.9兆円で、保険料15.9兆円です。これ以上の負担増はムリと出していますが、社会保険の場合、労使折半となっていますので、これが結構企業に負担になるようです。正社員にすると社会保険料を払わないといけなくなるので、正社員にできない。今、勤労者の3分の1は非正社員で、若者のじゃなくて、全部の勤労者の3分の1が正社員ではありません。フリーターやアルバイトの増加、2極分化の原因となっているようです。今、全労働者の4分の1は年収200万円以下ということです。また、アルバイトは国民健康保険に入らなければいけない訳ですが、アルバイト料では国民健康保険料が払えないという悪循環に陥っているようです。
窓口負担は現在3割が上限になっていますが、これが4割になると公的医療保険の意味合いが薄くなる上に、収入が低い人の場合、治療をうけられない状況が出てくる可能性があるので、もうこれ以上の負担増は無理だと考えられています。保険料が15.9兆円で49.8%となっていますが、このうち労使折半の社会保険以外に国保がありますから、労働者が支払う金額が30%弱です。残りの20%を企業が負担しています。窓口負担の15%強と合わせると45%にもなります。これが家計からの支出ですが、世界一の水準だそうです。上げられるとすると公費しかなくなってしまいます。ここが今日の重要なポイントです。
日本の長期債務残高は767兆円と出ています。ちょうど1年前の資料です。現在778兆円とも言われていますが、20年前の国の借金は238兆円だったそうです。現在の3分の1以下です。20年前といえば、ちょうどバブルの真っ最中。景気が良くて、税収も多かった時期の事業計画を引き継いで使い、景気対策だといって使い、あっという間に3倍になりました。
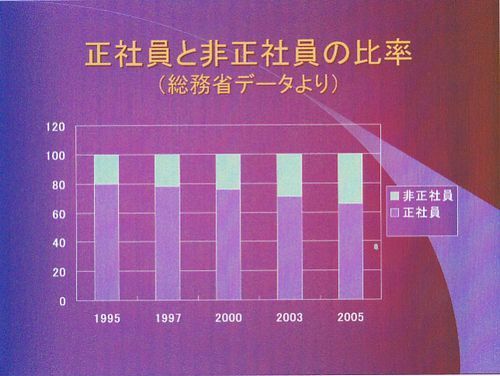
正社員と非正社員の比率ですが、1995年に5人に1人だった非正社員が、2005年に10年間で3人に1人になってしまいました。
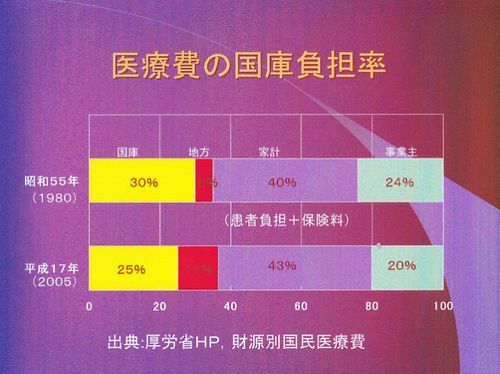
医療費の国家負担率です。昭和55年の30%から25%に減っています。事業主負担は4%減っていますが、家計からの負担は3%増え、地方の負担は6%も増えています。増やさないといけない国の負担が減っている。だから我々が苦しくなる訳です。三方一両損とか言って、地方や国民は苦しくなり、国だけが楽になっているわけです。ちなみにイギリスはすべて税金で賄っています。
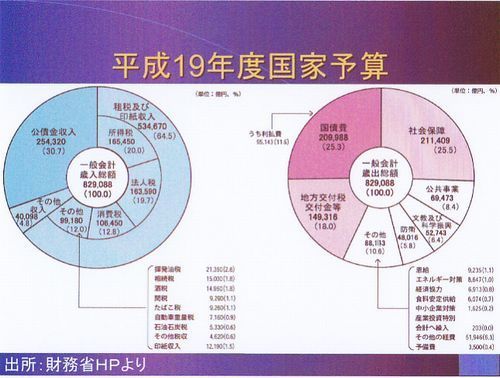
次は日本の国の家計簿からです。財務省のホームページから取りましたが、一般会計です。これ以外に特別会計というのがありますが、それは使い道が一応決まっていますから、政府によって自由に使えるお金が一般会計と言う訳です。今現在日本の国の借金は800兆円と言われております。さっきも一年前に767兆円とありました。収入は83兆円ありますが25兆円は借金の国債ですから、実質的には58兆円の収入で83兆円を使っていることになります。負債が多いこと、収入よりも支出が大分多いこと、我々医療関係者が「もっと出して下さい」と言いづらい原因でもあります。
ここで、少し特別会計にふれておきますが、一般会計の約3倍の225兆円もあります。道路特定財源などが入っています。かつて塩川財務大臣が「母屋でお粥をすすって一生懸命節約しているのに、離れで子供たちがすき焼きを食っているようなもの」と発言されましたが、この母屋が一般会計、離れのすき焼きが特別会計です。民主党の主張はこの特別会計を一般会計化することによって、一般会計と同じように節約すれば消費税を上げなくてもいいといっています。
ここで少し数字で遊んでみます。消費税は現在5%で10兆6000億円ありますが、もう10%上乗せして15%にしますと、所得税分が余裕でカバーできます。消費税は消費動向によって金額が変わってきますが、1%が2.5兆円であつかわれることが多いようです。政治家たちの説明を聞いていると大体1%2.5兆円というふうに言っております。消費税1%で2.5兆円。これは覚えましょう。そしてこの2.5兆円という数字は31兆円の8%歯科の医療費と偶然ですが一致しています。
今患者さんが医療機関の窓口で支払う金額は4.9兆円です。2%消費税を上げれば患者さんの窓口負担金をゼロにすることができます。消費税17%で所得税をゼロ、窓口負担金をゼロにすることができるということです。そうしたほうがいいということではありません。消費税17%というものがどれだけ大きいかということを意識して頂きたいためにあえてやってみました。
最近、医療制度改革を扱った本にはイギリスの医療崩壊を取り上げるのが定番となっておりますので、それにならってイギリスのことについてしばらくお話したいと思います。
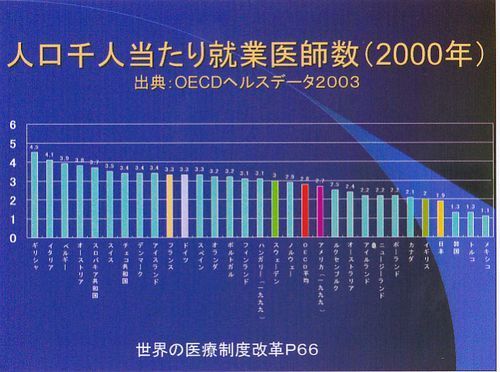
OECDのデータですが、人口1000人当たりの医者の数です。イギリス2.0と日本1.9は似たような数です。世界的に見てかなり医者の数が少ない現状です。フランス・ドイツ3.3の3分の2以下です。OECDの平均2.8をかなり下回っています。アメリカ2.7は思ったより少ないようです。この資料とは別にWHOが発表した世界192ヶ国のデータで日本の医者は人口1000人あたりの数で、世界で63位、歯医者は28位だったそうです。ここには出ていませんが世界一医者が多い国はキューバだそうで、1000人当たりの医者の数は6人だそうです。
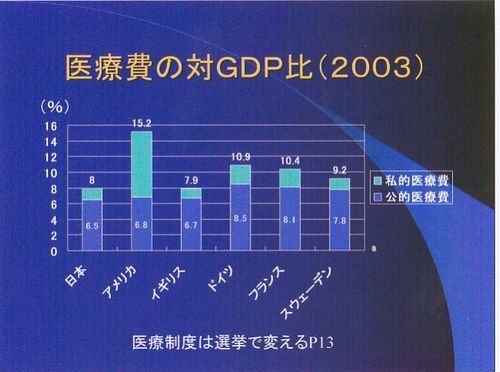
医療費の対GDP比はかせいだお金のうち、どれだけの割合を医療費に使っているかです。%で表します。イギリス7.9%(公的医療費6.7%)と日本8%(公的医療費6.5%)はまたよく似ています。ドイツ10.9%(公的医療費8.5%)・フランス10.4%(公的医療費8.1%)の8割程度しかかけていません。ここで注目すべきはアメリカ15.2%(公的治療費6.8%)です。アメリカはご存知のように国民皆保険がありません。自分で民間の医療保険を掛ける訳ですが、高齢者と身体障害者、低所得者は公的医療が受けられます。その高齢者と身体障害者のメディケア、低所得者のメディケイドだけの公的医療費が日本の全部の公的医療費を上回っているという事実です。これはありえないだろうと。ありえないことが現実におこっているわけです。いかに日本の医療費というものが抑えられているかということです。あとアメリカの医療費だけが飛びぬけて大きいということです。これをみても民間にできることは民間で、医療保険も民間でやったほうが医療費が抑制できるなんていうことはウソだと言えると思います。どんどん伸びる一方で、高すぎる医療費がアメリカのネックになるという話は後で出てきます。
とにかくイギリスと日本は医者の数、医療にかけるお金が非常に似通っているということです。上の数字で2001年の総医療費OECDの平均が8.3%ということですから、イギリスと日本は完全に下回っています。先進国の集まりであるG7の国のダントツの最下位争いを二つの国でやっていたということです。この後、イギリスは医療費を増やし、2006年の推計が対GDP比が9.4%です。日本だけが取り残されることになりました。1970年のOECDの平均は5%ぐらいだったそうで、医学の進歩で医療費が上がるのはどの国でも同じでしょうがないことだと思われます。
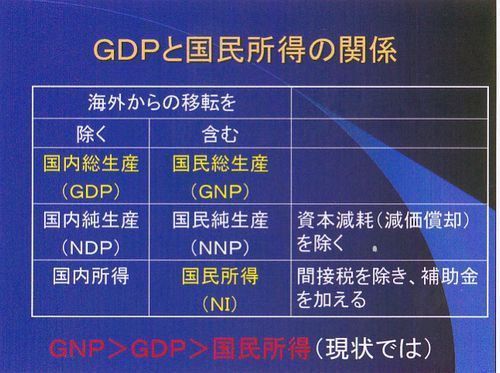
ここで、GDPと国民所得の関係について言っておかなければいけないと思います。どれも似たような数字らしいですが、厚生労働省のデータを見ていると、GDPと国民所得を上手に使い分けているようで、どっちを使っているかよく注意しておかないと何かだまされているような気がします。
昔、GNPと言われていたものが、いつの間にかGDPになっている。海外からの移転を除いたものが国内総生産GDPで、含むものが国民総生産GNPです。さすがに今はGNPを使うことはないようですが、国民所得という言葉が時々でてきます。OECDのデータはGDPで統一されているようですが、厚生労働省では両方でてきます。国民所得とは海外からの移転を含み、間接税を除き、補助金を加えたものです。ここではあまり深く考えないで、GDPよりは国民所得の方が小さいのでGDP比何%よりも国民所得比何%の方が大きめにでるということを理解しておけばいいと思います。
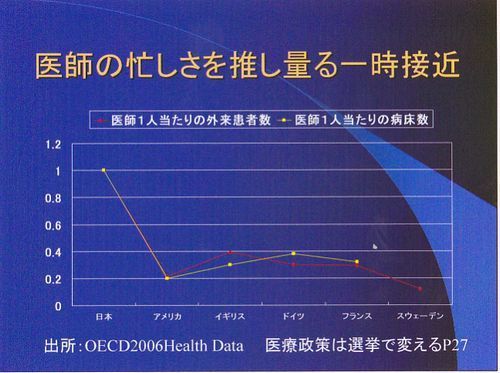
日本の医者がどれだけ忙しくやっているかを説明するグラフです。日本の医者を1として赤が外来患者数、黄色が医者1人当たりのベッド数です。それにしても日本人は真面目です。アメリカ・イギリス・ドイツ・フランス・スウェーデンの医者の担当している患者数の平均は日本の医者の3分の1ぐらいなので、大体よその国の3倍ぐらい働いています。
イギリスはドイツ・フランスの3分の2以下の数しかいないのに、ドイツ・フランスと一緒ぐらいしか働いていません。これではイギリスの医療が機能していないだろうということが推測されると思います。実際イギリスの医療は崩壊しているようです。
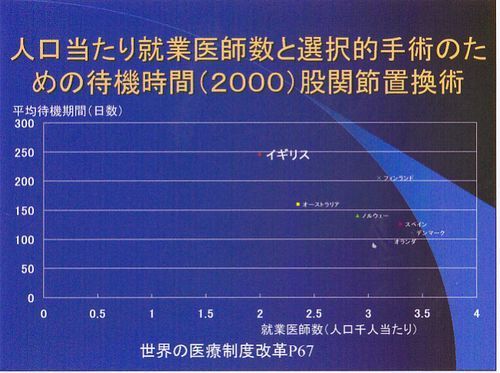
股関節置換の手術を受けるための待機時間の平均です。緊急ではない手術ということで股関節の置換手術が選ばれたのだと思います。医者の数と待機時間は反比例するということが言いたいのだと思います。フィンランド・オーストリア・ノルウェー・スペイン・デンマーク・オランダの平均の待ち時間が150日ぐらいなのに、イギリスでは断トツの250日待たされます。250日待たされるということは8ヶ月以上ということです。日本が出てこないのは、医者ががんばりすぎて、データが参考にならないということでしょうか。

1970年代はイギリスも「ゆりかごから墓場まで」という有名な言葉がありますが、世界がモデルとするぐらいうまく機能していたようですが、1980年代に入り、景気の悪さもあって、財政難になりサッチャーが市場原理主義を導入し、大幅な医療費抑制策が取られました。これにより先ほど言いましたが、医療がうまく機能しなくなり、医療崩壊の状態となり、何とかしないといけないということで、2000年にブレアが大胆な医療制度改革を行いました。何と医療費も医学部の定員も50%増やすというのです。

「TINA」これはサッチャー元英首相のスローガンThere is No Alternative.の略です。新自由主義(ネオリベラリズム)政策以外に道はない、という意味です。
これが、小泉元首相のスローガンである「改革なくして成長なし」「聖域なき構造改革」とThere is No Alternative.が似ていると指摘する人もいます。信念を持った政治家が現れて強引に医療制度改革を行うと医療崩壊がおきるようです。ドイツやフランスは医療費が大きくなるのに、自然に任せていた所の方が比較的うまくいっているようです。この後イギリスでは、ブレアが新自由主義の小さな政府でもない、社会民主主義傾向が強い大きい政府でもない、第三の道(The Third Way)があるんじゃないかと方針転換を図ったわけですが、日本はどうなりますか。
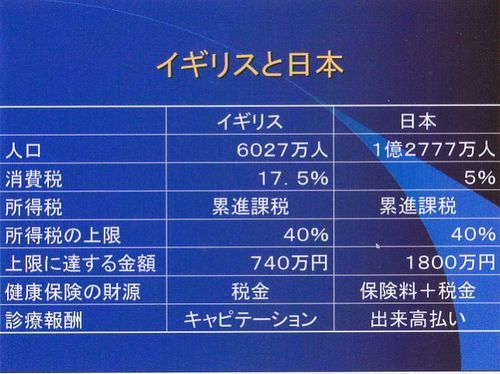
(金額はレートにより違ってきます。)
イギリスというのはどういう国か、日本と比較しています。人口は日本のほぼ半分。消費税は17.5%となっていますが、軽減税率というものがあり、ものによっては5%、0%となっているようです。医療、食料品、子供服、住宅建築には消費税がかからないようになっているようです。
所得税は日本と同じ累進課税でその上限は40%で同じですが、上限になる金額が740万円と1800万円とだいぶ差があります。消費税とあわせて考えるとイギリスの方がだいぶ税金で持っていかれる、いわゆる大きい政府だという推測がたつと思います。
健康保険の財源は、日本は保険料と税金ですが、イギリスでは税金のみとなっています。診療報酬はイギリスでは、キャピテーションとなっていますが、これは人頭割りということで、患者一人につきいくらという形で支払われるということです。これは結構医療費抑制に効果があるみたいで、アメリカでは高齢者と障害者にメディケアという公的保険があるということは先ほど言いましたが、民間の保険会社に委託される形で運営されています。1998年に制度改革で、民間の保険会社が赤字にあえいで、次々撤退していった中で、黒字を出していたのはこのキャピテーション契約をしていた会社だけだそうです。最初から一人につきいくらと決めているので、予想外の出費がないことがいいようです。
日本は部分的に包括払いも導入されていますが、基本的に出来高払いとなっています。これは一番医療費がかかる方式のようです。アメリカでは保険料の一番高い保険、大企業の重役達が入る保険がこの形を取っているようです。それでも日本の医療が成り立ってきたのは、単価を安く抑えることによってです。
日本では薬をいっぱいもらえば、「この先生、儲けようとしてるんではないか?」と疑われるのに、キャピテーションの制度のもとでは、かかった医療費との差額が医者の儲けになるため、薬が少なければ逆に「儲けようとしてるのではないか?」と疑われるそうです。

国民皆保険で、NHSでは無料となっています。イギリスの医療制度はNHS(National Health Service)というシステムの下で運営されているそうです。日本で言うところの公社にあたるそうです。この組織は巨大で、中国の軍、インド鉄道に次いで、世界第3位の大きさの雇用者ということです。私(わたくし)立の病院もないことはないそうですが、少ないそうです。それぞれの医院はNHSと契約制になっており、医者は実質的には国家公務員と同じような位置づけにあるそうです。
それぞれの患者さんはGP(一般開業医)に登録制になっており、GPを通して専門医や自費診療に紹介されるようになっているようです。GPを通さずに、専門医に行っても全額自費診療になってしまいます。民間の医療保険もあるにはあるそうですが、値段が高いので、加入者は限られているようです。7%だそうです。

(金額はレートにより変わってきます。)
歯科は一部負担金を払うようになっています。これは歯科に関しては自己責任という考えからだそうで、値段は3つしかありません。日本円にして3千円でチェック、歯石とり、ポリッシュ、レントゲンなど、8500円が虫歯の治療、根管治療、抜歯など、38000円がクラウン、ブリッヂ、入れ歯などになっています。何本治療しようがこの値段だということです。キャピテーションの考え方に似ています。歯の矯正に関しては、16歳までの歯科治療は無料なので、それまでにやれば無料ということだと思います。妊婦、出産後1年までの歯科治療は無料です。生活保護ももちろん無料、半年ごとにリコールはがきが来て、患者さんがそれに応じなければ、登録医に解消ができるということです。患者さんは遠くに新しい登録医を探さないといけなくなるようです。

インターネットで検索すると、イギリスで生活している多くの日本人が、イギリスの医療について自らの体験を語っています。皆さん一様にイギリスの医療崩壊に驚いています。さきほども言いましたが、イギリスではGPという、かかりつけ医に登録するため、受診する医療機関を自由に選べません。専門医の診断が必要だと判断されれば、紹介を受けて専門医を受診しますが、そこでまた待たされます。
少し古いですが、2001年3月時点で専門医受診の待機リストが28万3000人だったそうです。通常の手続きだと診療を受けるのに長く待たなければいけないので、救急外来が混雑するようです。救急部門の平均待ち時間が現在8時間だそうで、それを4時間にするのが、現在の目標だそうです。そして、イギリスでは股関節置換術で8ヶ月待ちというのが出てきましたが、病院外来の待機時間を最大3ヶ月にするのが目標だそうです。
イギリスのブレア前首相は1997年にマニュフェストで公約した待機患者を10万人削減するという目標をはるかに超えて削減数が15万人になったと胸を張りましたが、国民は誰も褒めませんでした。なぜかというと、まだ待機患者は100万人いたからです。115万人の待機患者を100万人に減らしたからといって大きく変わったと言う実感は誰も持たなかった訳です。
手術を待っている患者さんは待機時間が長い上に、途中で緊急患者さんの緊急手術が入ってくるので、また延び延びになってしまう。肺がんの患者さんの20%は待機中に症状が悪化し、手術ができない状態になってしまうということです。
ここまで待たされると日本ではどういうことが起きるかといいますと、まず確実にコネや政治力を使って自分や家族だけどこかに割り込ませてもらう、という事態が簡単に予測できるわけですが、イギリスでは情実が入り込む余地は全くなく、公平に扱われているそうです。
他にも腹部腫瘤の緊急エコー検査に8週間待ち、というのも出てきました。どこが緊急だという感じですが。
インフルエンザが流行するとベッドが足りずにストレッチャーの上で3日間寝かせられたままということもあるそうです。

インターネットでイギリスの医療事情を調べているとこんなホームページが出てきました。「こんなとことは思わなかった」小児科医のまささんという人が書いています。
その中に、「イギリスで病気になってはいけない」という項目がありまして、留学中に4歳の娘が大病を患った時の体験談を書いています。
この人は東京の都立病院で小児科医をやっていたわけですが、基礎医学の研究のためにイギリスに渡り、イギリスでは小児科医としての仕事にはタッチしていなかったそうです。ある日、自分の4歳の長女が熱を出して、かかりつけ医に電話をしました。「市販の解熱剤を飲んで、明日来て下さい。」と言われて、次の日に見せますと、「ウィルス感染でしょう。」ということで、簡単な解熱剤をもらって様子を見ましょうということになったそうです。
薬を飲んでも、熱が下がらない。嘔吐に腹痛、うなり声を上げてのけぞっている。じゃあ救急にいこうということで、行ってみたけれど、たいしたことはしてくれない。どうしたらいいだろうということで、日本の先輩にイギリスから国際電話をして相談してみたら、「企業でイギリスに行っている日本人を診る日本人の医者がいるだろう、確か日本の大学から派遣されているドクターがいるはずだ。以前、見学にいったことがある。」ということで、苦労して訪ねていって、血液検査をしてもらった訳です。そうしたら、どうも川崎病の疑いが高い。
川崎病は主に4歳以下の乳幼児に起こる原因不明の血管炎です。治療が遅れると心臓に後遺症を起こす確率が高くなるので、早期発見が大切になるそうです。38.5度以上の高熱が4,5日続き、発疹があると川崎病が疑われるそうです。風邪のときより機嫌が悪くなり、解熱剤にあまり反応しないのも特徴だそうです。発症後7日以内に治療することが望まれます。治療が遅れると後遺症が残り、心臓の冠動脈が拡大するとか、冠動脈瘤ができるということで、極端な場合ではワーファリンを飲まなくてはいけなくなったり、冠動脈バイパス手術をしなければいけない場合もあるそうです。治療法は確立していて、免疫グロブリンを大量に点滴する方法で、大体直るそうです。
とにかく、早く処置しないと後遺症が残る可能性がある。川崎病だといっても、血液検査も点滴もやってくれない、心臓のエコーなどいつになるかわからないところで、ガンマ・グロブリンなどの高い薬を使ってくれるのか不安が募る。もう日本に連れて帰ると決意し、具合の悪い娘を連れて、搭乗を拒否されるかもしれない状況でなんとかくぐりぬけて日本に帰って、以前の勤務先の病院にたどりついた時むちゃくちゃほっとした。と言う話です。結局、ガンマ・グロブリンの大量点滴で回復し、心エコーでも冠動脈の拡大もなく、後遺症も残らなかった。
とにかくキャピテーションのシステムではどの子にも血液検査をするということはやってもらえない。最低限の解熱鎮痛薬を飲ませて、様子をみるということになります。川崎病のように早期診断が必要な病気の場合、どうしても診断が遅くなります。ちなみにこの先生が後で調べてみたところ、日本では10%前後に心臓合併症が出て、2000人に1人が亡くなるそうですが、イギリスでは、心臓後遺症を合併する率は日本の1.5倍で、死亡率にいたっては70倍高いということがわかったそうです。日本では2000人に1人がイギリスでは2000人に70人が亡くなるということです。

2000年の英国犯罪調査で「看護従事者は保安要員に次いで2番目に暴行を受ける可能性が高い。」とありますが、 まあ、酔っ払いもいるし、フーリガンみたいな人もいるわけですから紳士の国といっても殴られるようです。
ブレアの医療費も医学部の定員も1.5倍にするといった思い切った改革もなかなか効果が上がらない。なぜかと言うと、医師も看護師もまだまだ不足で人手が足りない。医学部の定員を増やしたから、すぐに医者が増えるわけではないわけで、医者を作るのに10年はかかります。大量に増えた新卒医師の研修先を確保するのも大変です。下がりきった医療従事者の士気の低下が回復しない。投入された資金が欠損の穴埋めに使われた可能性が高い。今までぎりぎりの状態でやっていた訳で、病院の建物自体も老朽化、機材も古いまま、それを新しくするだけに使われてしまった可能性が高い。一度荒廃してしまった医療というのは簡単には回復しない。ということになります。

ケント大学の社会政策学者のバルドック教授も言っています。このKent大学に近藤克則さんが留学していました。
「医療費用や養成される医学生の数などインプットが増えたことは間違いない。しかし、インプットを増やしたからといって、直ちにアウトプットやアウトカムの改善にはつながらない。医療には技術が不可欠だからだ。医学生が一人前になり、実際に患者を診るようになるまで10年かかる。この間に確認されたのは、そのことだ。」一度崩壊させた医療はちっとやそっとでは元に戻らないということです。

(金額はレートで変わってきます。)
次は、こんな国にしたいですかの第2弾、アメリカです。アメリカの人口は最近3億人を超えたそうです。消費税は州によってちがうみたいですが、大体日本と同じ5%らしいです。所得税はイギリス・日本と同じ累進課税で上限も同じ大体40%ですが、上限に達する金額が2110万円と、イギリスの740万円、日本の1800万円と比べるとかなり高くなっています。消費税も日本と同じぐらいなら、これだけでもかなり小さい政府ということが類推できると思います。1%の金持ちが、富の36%を保有し、人口の12.7%は貧困ライン以下の生活で、その割合が日本や西ヨーロッパの2倍以上となっていますが、日本もここ数年の2極化で段々アメリカのレベルに近づいてきているようです。貧困層の割合は白人8.6%、ヒスパニック系21.9%、黒人24.7%となっているようです。ここでいう貧困層とは4人家族で年収153万円以下(夫婦と18歳以下の子供2人)の場合を言っています。とにかく医療保険が高いので、大体月に10万以上、ちゃんとした保険なら年間120万円ぐらいするらしいです。国民の6人に1人が無保険。年収153万円の人に120万円の保険に入れと言われても無理でしょう。国民の6人に1人が低所得者用の公的医療制度メディケイド、同じぐらいの割合で安めの不十分な医療保険に入っている人がいるそうです。メディケイドまでいれたら国民の半分がちゃんとした保険に入れていないことになります。

マイケル・ムーア監督のSiCKOという映画が昨年上映されました。病気なとか頭がおかしいという意味だそうです。アメリカの医療制度は
・ 先進国で唯一、国民健康保険制度がない
・公的な医療制度として、メディケアとメディケイドとがあり、メディケアは65歳以上の老人、身体障害者向けであり、メディケイドは低所得者向けだそうです。65歳以上のメディケアは社会保障税を10年以上支払うと65歳で受給資格が得られ、受給者は毎年8千円を払うと、医療費の20%を自己負担するだけでよくなり、60日までの入院は一律6万4千円を支払えばいいようになっています。
・ 高齢者のメディケアでは薬剤は全額自己負担だそうです。それぐらいは自分で出せということでしょうか。
・ メディケイドではタクシー代まで支給されるそうです。病人だからということでしょう。
片目で8万円ぐらいする視力回復の目のレーザー手術まで給付範囲に入っているそうです。レーシックとかPKOとかいうやつでしょうか。
・ その一方で無保険で治療を受けられずに死んでいく人が年間1.8万人
・ なまじ働くとメディケイド受給資格を失うので、持病を持っている人はそこそこ元気なのに働かない。
・自己破産理由の第1位は「医療費の支払い」で自己破産の原因の半分ぐらいだそうです。

アメリカ医療を理解するKey Wordとして
・HMO(Health Maintenance Organization)アメリカでもっとも一般的な民間健康保険だそうです。安くてそこそこカバーできる保険で、民間の保険会社は全米で7百社以上もあるそうです。
・ウォール・ストリート・メディシンは次のメディカル・ロス、マネイジド・ケアとも関連してきます。ウォール・ストリートとはご存知の通り、日本の兜町、証券会社が集まった株の町です。民間の保険会社は株式会社なので、株主が多く集まってくれないといけません。メディカルロスとは、実際の医療にかかったお金で、政府が税金で運営するメディケアのメディカルロスは97〜98%らしいのですが、投資分析家はメディカルロスが85%以上だと配当を期待できないと判断し、優良な投資対象なるためには80%をできれば超えないことを期待しているそうです。医療保険を国家がやると医療以外に使われるお金は2〜3%なのに、民間にまかせると集めた保険料の20%が実際の医療以外のことに使われるということです。ちなみにオックスフォードHMOという会社のCEO(最高責任者)の年収は35億円だったそうです。民間に出来ることは民間に、じゃなくて医療は国が管理すべきと今回読んだ本は全員一致でした。とにかく医療の内容まで、株主の意向を汲んで決められてしまうのが、ウォールストリートメディシンです。マネイジドケアは、メディカルロスを抑えるために、これ以上の治療はやってはだめ、この抗生物質は使ってはだめと医療に制限を加えることです。
・ドライブ・スルー出産は次のSicker and Quicker(まだ重いのにもう退院)とも係ってきます。本当にドライブ・スルーで出産するわけではなくて、分娩後24時間以内に退院しなければ、一日数万円の入院費を払わなければいけなくなるということです。保険でカバーできるのは24時間までということです。ミリマン&ロバートソンというコンサルタント会社が作ったガイドラインが一番使われているらしいのですが、それによると、標準入院期間は乳がん手術1日、脳卒中1日、肺炎2日、心筋梗塞4日、冠動脈バイパス手術4日と決められているそうです。患者にとっては自腹を切りたくなければ規定日数以内に退院しなくてはいけない。点滴をつけたまま退院という場合もあるそうです。まだ具合が悪いから通院したいという場合は病院の近くの安ホテルに泊まるわけですが、そのホテルもその病院が経営しているという例が実際あるそうです。
・ Cherry Picking,Cream Skimming(弱者の排除)はさくらんぼ摘みとかクリームすくいと言われるもので、実際に医療に使われる部分を減らすために、病気を持っている人は契約の時点で、はじかれるということです。太りすぎ、やせすぎもダメ、また虚偽の申告では支払いの時点で拒否されます。
・負担の逆進性は、保険証を持たない患者が来たらどうするかです。値段は自由に決められますから、普通の保険の5,6倍を請求するところが多いそうです。大手の企業とかは契約額が大きいですから、保険会社との契約も強気で安く契約できます。貧しい人ほど高い医療費を払わせられるということです。
・ ディフェンシブ・メディシン(医療費の無駄)というのは、防御医療です。出来高払いの保険では、訴訟に備えて、本来必要のない検査や、専門医への紹介が行われるということです。可能性の少ない診断に対しても、考えていたよというモーションを示しておかなければいけないということで、無駄な医療費が使われるということで、その額は実際に医療訴訟の賠償額の倍になるということです。
・バンパイア効果。バンパイアというのは吸血鬼です。吸血鬼に血を吸われると吸血鬼になってしまうということです。アメリカの病院には非営利で経営されている病院から色々な経営形態があるそうですが、HMOが直接経営している病院が14%ぐらいあるそうです。非営利で少し高くても出来高払いでいい治療をしている病院も、近所に安くて治療制限のある病院が出来ると、患者さんはみんなそっちへ行ってしまうので、対抗して診療を変えていかなければいけなくなってしまうということです。
・全米ライフル協会(NRA)はメディケアで薬代は自分で払うということが出ましたが、自分で保険に入らないといけません。制限なくカバーしてくれる保険は年間24万円ぐらいするらしいのですが、全米ライフル協会では会員に対して、21万円の格安の保険を提供しているそうです。そのため少しでも安い保険を求めて、今まで一度も銃とか持ったことのない人や、銃の所持に反対している人までも、協会の会員になっているそうです。

(金額はレートで変わってきます。)
・民間保険が国を揺るがす
保険料が毎年20%近く上昇
2000年から6年間で平均87%増加
・ある程度満足のいく民間保険の年間保険料は個人加入で60万円、家族加入で120万円
・ 2000年民間企業の69%が医療保険を被雇用者に提供→2005年には59%に 公務員は所属している公共団体が、たとえば国とか州とか市とかが医療保険は払ってくれます。大企業は企業が払ってくれて、それが、その企業に入る魅力の1つになるのですが、保険料が高くなりすぎて5年間に10%の企業が医療保険が支払えなくなったということです。
・ GMは車1台の原価(鉄)6万4千円に12万円の医療サービス代を上乗せせざるを得ない
↓
国際競争力を失う
アメリカも国民皆保険をやりたい?
去年の9月の新聞ですが、ヒラリーが国民皆保険を提案、未加入者救済で、とあります。

ホワイトハウスのトップシークレットとなっています。メールです。1993年の1月21日の日付になっています。キャジュンからヒッキーへとなっています。これは愛称ニックネームだと思われます。
何でこんなものが手に入ったかというと、ワシントンの地下鉄で忘れ物の中から見つかったということです。民主党の偽メール事件のような話ですが、初めは偽だろうという話だったのが、今は本物だというようになっているそうです。
PFLOTUSの再選、PFLOTUSとは本文中にありますが、President and First Lady Of The United Statesの略です。クリントンは前年の1992年に大統領になったらしいのですが、何が書いてあるかというと、「4年後に再選をめざすのであれば、医療に対して徹底的な改革が必要である状況を考慮しなければならないが、これをまともに改革すれば、落選するだろう。改革をまともにやっては駄目だが、改革に取り組む姿勢を見せなければ、国民から不評を買うだろう。改革すれば医療費抑制で製薬会社、医療機器産業、医療保険業界がダメージを受ける。そこで正面から原則論で取り組め、そしてあらゆる利害団体が被害を受けるような過激な政策をどんどん押し進めなさい。そうなると、恐らく議会にこれが案として出たときにはすぐに否決されるだろう。もちろんもっといいのは、議会に出る前に、この案が死んでしまうことだ。」
要するにポーズだけ取りなさいということです。実際その後で、ヒラリー・クリントンが医療改革委員会を立ち上げ、原則論を通そうとして、結局この案は否決されたそうです。書いてある通りになった。本物だろうということです。

訴訟社会アメリカ
・弁護士報酬の相場は賠償金額の1/3~1/4
・ボルチモア・オリオールズのオーナー、ピーター・アンジェロスは訴訟弁護士、アンジェロスの財力は大リーグのオーナーの中でも随一と言われる。タバコ訴訟を指揮。3200億円を勝ち取る。3200億円の弁護士報酬が1/3~1/4ということは最低でも800億円は取れることになります。取りすぎだということで、メリーランド州とまた裁判になっているそうです。
次の狙いはマネジドケアと言われる。というのは、アメリカの保険会社がなにかと理由をつけて、支払いを渋るという話は聞かれていると思います。シッコの映画の中でも、医者がガンだと言っているのに、保険会社が「あなたの年齢でそのガンはありえない」と決め付けて、手術費用が払えない女性の話が出てきました。
「良質な医療を提供する」といった宣伝で加入者を募る一方で、支払いを拒否したり、医師に対し診療行為を減らすことを奨励する支払い方法を取っていたり、医療行為の必要性を審査する際に拒否率の高い審査官にボーナスを出したりしているのは詐欺になると主張しています。
・フロリダ州で産科医療に従事するために支払う賠償責任保険料は年間800〜1600万円。虎の門病院の泌尿器科部長である小松秀樹氏は自分の役職なら、アメリカであれば年収1億は下らないだろうと言っています。それだから払える訳ですが、若いドクターにとっては保険料のために働いているような状況が実際にあるそうです。
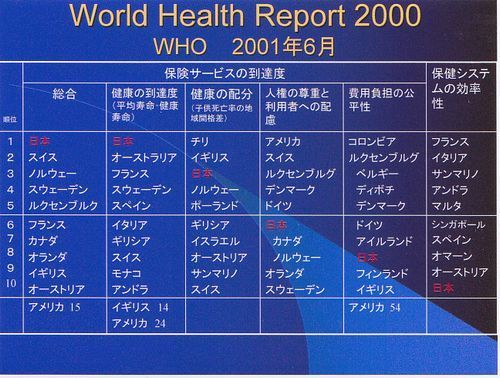
さていよいよ日本の現状ですが、WHO が2001年6月に発表したWorld Health Report 2000において、日本は保健システム達成度において、1位を獲得しました。少しデータが古いようですが、2000年に初めて行われて、これ以降行われていないと思います。
2位はスイス、3位はノルウェー、イギリスは自己負担が無料でも9位、アメリカは加盟191カ国中15位でした。
判断の基準は
①平均寿命などでみた健康の到達度(1位)
②健康の配分、5歳未満児死亡率でみた健康の地域間の公平性(3位)
③人権の尊重や利用者への配慮の到達度(6位)
④費用負担の公平性(8位)、アメリカは54位です。
⑤保健システムを利用する際の効率性(10位)
総合で堂々の世界1位を獲得したのです。
この世界一の評価を受けた日本の医療が今崩壊の危機にある訳です。
要するに、医療費の抑制のために、ただでさえ少ない病院のドクター達が、ハードワークを強いられているにもかかわらず、患者さん達はますます安全要求をしてくる。もうやっていけないと、ドクターたちが病院を立ち去り始めたということです。当直もなく、楽で、収入もいい開業にシフトし始めた。最近新聞の紙面をにぎわすことの多い救急車での受け入れ拒否問題の背景には、ドクターが病院からいなくなっていることがあるようです。
2004年から始まった研修医制度、医者は2年だそうですが、自由に研修先を選べるようになって、大学の医局から人がいなくなって、派遣先の病院からドクターを引き上げだしたのもいっそうの拍車をかけているようです。

「これが日本の医療の実態だ!!」と題して週刊東洋経済が特集を組んでいます。2007.4/28・5/5号ですが、よく調べてあります。その目次を見ていきますと
・医師数は8年間で1割増の一方産婦人科医は6%減
産婦人科はわりにあわない、というのが医学生たちの間では常識になっていて、昔は医学部の卒業生のうち1割ぐらいが産婦人科に行っていたのに、今では、2~3%しか行かなくなってしまっているそうです。100人定員では昔は10人、今は2〜3人ということです。熊本大学では今年の春の入局希望者は1人だけだそうです。しかも行くのも女の人が多いようで、20歳代では産婦人科医の7割が女医だということです。若い人が産婦人科医になりたがらない、ということで今、産婦人科医の4割が60歳以上だそうです。産婦人科医の4割が60歳以上。激務と言われていますから、70歳以上ではなかなか大変でしょう。引退が増える10年後がものすごく心配されています。10年後には4割の産婦人科医がいなくなるわけですから。
・20代小児科医の勤務時間は週68時間
命を預かる飛行機のパイロットは勤務時間が85時間と上限が決められています。週ではなくて、月にです。月に85時間以上働いてはいけないと決められているそうです。それと比べるとドクターはやっぱり3倍以上働いています。また、オンコールと言ってポケットベルや携帯電話での呼び出しで病院に駆けつけられる様、待機していなければいけない状態、休みでも遠くにはいけないのですが、一般の業種では勤務時間に入れられるらしいのですが、医療の現場では実際に病院で働いた時間しか算定されないそうです。法定労働時間は週40時間で、月80時間の時間外労働で、労災認定基準に達します。1月4週と考えて週20時間の超過勤務は週60時間の労働時間となります。週68時間は労災認定基準を完全にクリアしています。ある調査では勤務医の3分の2がこの労災認定基準をオーバーしているそうです。(大阪府医師会勤務医部会のアンケート調査、2006年8月発表。誰が日本の医療を殺すのかP64)
・歯科医の5人に1人は年間所得300万円
2005年6月に行われた厚生労働省の医療経済実態調査に基づき週刊東洋経済の編集部が試算した結果だそうです。これは、いくつかのメディアで取り上げられました。
・ 勤務医の9割近くが夜間当直の翌日も通常勤務
当直の日は朝出勤して、一日働き、そのまま当直に入り、次の日の朝で24時間。それから通常の8時間勤務をこなして、連続32時間勤務が当たり前だそうです。当直というのは本来入院患者の急変に対応するもので、急変さえなければ充分寝れるはずなのに、東北や北海道の地域では救急病院が少ないこともあって、結構遠くから患者さんがひっきりなしに来られるようです。当直医の平均睡眠時間は3時間半というデータもあります。(川渕先生P58、2003.9に行われた関東東北地方の急性期病院勤務の小児科医アンケート)
当直明けの脳は、酩酊状態といって酔っ払いと同じ程度に判断能力が低下するそうです。ある調査では、当直明けの手術参加が「いつも」と答えた人が31%、「しばしば」と答えた人が28%いたそうです。(日本外科学会会員アンケート調査、2007年4月発表。誰が医療を殺すのかP69)
ちなみにパイロットの場合、敏捷な反応と無理な飛行計画は両立しないからという理由から休みなく、連続して飛ばないように飛行計画が組まれています。
また寝てないにもかかわらず、応対が無愛想とか投書されたりすることもあるそうです。
・自治体病院の累積赤字は何と1兆7820億円
今までは地方交付金で何とか乗りきってきましたが、地方交付金も減らされ、地方自治体が本当に苦しい状況のようです。ある町では、200万円の税源を譲る代わりに1億円の地方交付金を減らされたというところがあるそうです。
・根室市では救急車の搬送を除き夜間救急受入中止
根室市立病院では2005年に17名いた常勤医師が、6人になってしまってとうとう夜間の救急外来を休診にしたそうです。ここでは北方領土のロシア人の受け入れまでやっていたそうです。6人では「とても体がもたない」と悲鳴を上げているそうです。
・新人看護師の1年以内の離職者は看護師養成所140校分(離職率9.3%)
昔は「きつい、きたない、危険」の3Kだったのが、今ではそれに、「規則がきびしい、給料が安い、休暇がとれない、化粧がのらない、婚期が遅い、薬に頼って生きている」が加わって9Kだそうです。「日勤夜勤」というのがあって、それが1番きついということです。一応3交代制になっているのですが、日勤は朝8時半から夕方の4時半の勤務で、それが書類などの事務作業で夜9時ぐらいまでになるそうです。12時から始まる夜勤までほとんど休む時間なく、連続30時間ぐらいの勤務らしいです。夜勤が月に10日というのはザラということです。現代の女工哀史だと言われています。これだけ頑張っても、医療事故によって法廷に立たされることがあります。新人の看護師で被告人の立場に立たされればまず辞めると言われています。
・ 国保保険料滞納は東京23区だけで52万世帯
東京都北区で1984年に一世帯平均3万9千円だった国保の保険料が2004年には7万9千円に倍増しており、一方国保世帯の年間所得は1990年度の276万円から2004年には165万円にまで落ち込んでいます。厳しい暮らしの中で、何とか頑張っている人たちが、保険料を払えず滞納しているようです。比較的景気の良いと言われる東京でこの様子です。

週刊東洋経済では半年に一回ぐらい医療問題の特集を組んでいるようで次は2007.11/3号の目次です。
全国で相次ぐ病床閉鎖、患者の難民化となっています。
・ 診療報酬マイナス改定で病院の43%が赤字
川渕先生の本では国立大学病院には黒字は存在しないとなっています。(日本の医療が危ないの40ページ)また、週刊東洋経済の2006.10.28日号(65ページ)では自治体病院の9割が赤字、他の公的病院の4割が赤字、わたくし立の病院も4割が赤字。全部の病院の3分の2が赤字というデータもあります。
・ 山梨県で分娩扱う産科医は9年間で63人に2割減
出産を扱わなくても婦人科だけで十分食べていけるということで、産婦人科医は訴訟のリスク高い、また夜中の何時であろうと起こされる、きつい分娩を扱わない方向にじわじわ行っているようです。
・自殺率首位の秋田県で総合病院が次々と精神科病床を休止
・全科目休診の東京の総合病院で出産間近の妊婦も転院迫られる
・ 研修医の外科志望は10年で3割減少。男は4割減
小松秀樹氏の医療崩壊によると、東大病院では外科は胃・食道外科、大腸・肛門外科、肝・胆・膵外科、血管外科、乳腺・内分泌外科、胸部外科の6つの外科に分かれているそうです。2004年9月の調査で64名の研修医のうち、選択研修で外科に選択希望を出したのは3名だけで、アンケートの結果から将来外科に進む医師は64名中1名だけだろうというのが出ていました。全体として危険を伴う診療科を避ける傾向にあるようです。
・病院勤務の小児科医は月に8〜10日の当直もザラ
・過去1年間に暴力被害を受けた看護職員は3割
別のデータでは67%というのがありました。(医療の限界P212)
・開業ブームで診療所開設は8269ヶ所に増加
2005年のデータです。このうち、歯科の開業が2千5百ぐらいですから、1年で全国で6千弱ぐらい開業しているようです。47都道府県で割ると1県あたり120件ぐらい開業していることになります。異常だと言われています。
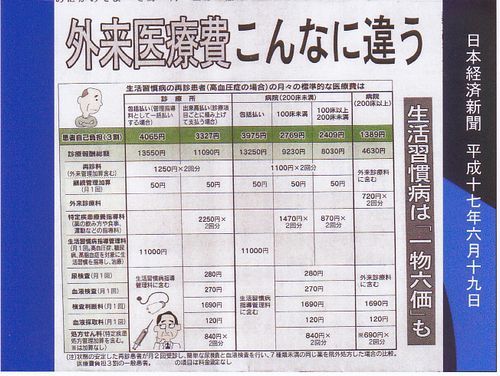
なぜ、病院が経営難なのか。平成17年6月19日の日経新聞です。高血圧の人の医療費を試算しています。少し古くなってしまいました。この時から2回点数改正がありましたから、少し変わっているかもしれません。平成18年の改定でこれまで聖域として保護されてきた診療所の初診料が史上初めて引き下げられて病院の初診料と同じになりましたが、このデータは初診料は関係ありません。この4月の改定で2百床未満の病院の再診料が30円値上げになりましたが、あまり大勢には影響しないでしょう。
まったく同じ処置をしても、値段が6通りあるということです。
緑色の一段下、診療報酬総額という所を見て下さい。左から診療所の包括払い1万3550円、診療所の出来高払い1万1090円、2百床未満の病院の包括払い1万3250円、100床未満の出来高払いだと思いますが、9230円。100床以上200床未満は8030円、200床以上は4630円。出来高払いにしても、診療所は200床以上の病院の2.4倍の診療報酬がもらえることになります。
患者さんの自己負担金を見て下さい。診療所の出来高払いで3327円、200床以上の病院で1389円。半額以下です。患者さんもこのことを知っているようです。紹介状がなければ、確かに初診時に割り増し料金が取られるわけですが、慢性疾患で長期にかかる場合は絶対に割安になるわけです。そうして大病院に患者さんはあふれかえっても、赤字になるということです。
厚生労働省は少ないドクターで乗り切るために、病院の外来をなくそうとしているようです。病院のドクターは入院患者だけを診ていればいいようにして、外来は診療所に任せる。そのために病院の診療報酬を下げて外来を閉鎖させようと。そしたら却って病院の外来があふれ返る。
私立の病院も黙っているわけにはいきません。どうしたか。対抗策として隣接地に診療所を建てて、病院の外来部分をそこに置くわけです。高校の先輩で、大阪大学の医学部を出て、今、九州のある町で100床ぐらいの病院をやっている人がいるのですが、その人も診療所を道路の向かい側に建てたと言っていました。
今は当たり前の光景になりましたが、診療所の脇に薬局が建っている。西欧では医薬分離になっているからという理由で、まねをして院外処方に誘導したようです。外人が日本に来て、非常に便利なシステムだと感心したのが、院内処方で、フランスなどでは病人に注射薬まで取りに行かされるようです。形だけの医薬分業をやめて、院内処方に戻すだけで、医療費の1割は減らせるという話もあります。
とにかく歯科と病院が虐げられているようです。いいのは医科の診療所だけというのがわかると思います。

過労死、または過労からうつになり、過労自殺して労災に認定されたものと、申請中のものです。小児科が多いですが、歯科も一人います。上から3番目の1998年8月大阪の私立医大研修医が、これは関西医大ですが、急性の心筋梗塞です。私立医大の研修医が悲惨で月に5万円しかもらえなかったそうです。全国で一番安いのが、慶応で、月2万5千円だったそうです。亡くなる前の2ヶ月半で、338時間の時間外勤務をしていたそうです。時給にして150円だそうです。研修医は労働者かどうかという議論がおこり、労働者であれば、労働基準監督署の指定している最低賃金(熊本県で620円です)を完全に下回っているということで、現在の研修医制度につながっているようです。アルバイトの禁止と引き換えに月30万円程度が保障されるようになりました。
1999年に亡くなった東京の小児科勤務医は娘さんが医学部に合格し、お父さんと同じ小児科医になると言っていくつかのマスコミにも取り上げられました。

過剰適応(オーバーアチーバー、精神科用語)とは「本人には自覚されないままストレスとして蓄積され、それが最高潮に達すると、燃え尽き症候群や過労死予備軍になってしまう」となっています。劣悪な労働条件のなかで、事故を起こすまいと必死になって働いているうちに自分では意識しないうちにいってしまっているようです。
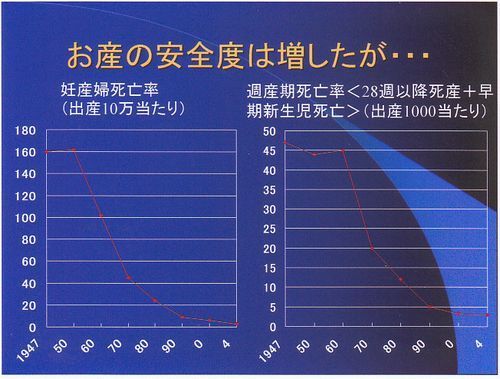
お産の安全度は随分高まりました。妊産婦の死亡数は10万あたり一桁ですから、まず死なないのが当たり前、お母さんが死んだらまず訴訟です。100万円以上の賠償金を4回以上払っているとリピーターと言われるそうです。特定のドクターに訴訟が集まる傾向にあるようですが、単純に産婦人科関係の訴訟数と産婦人科のドクターの数で割ると、一生のうち、二人に一人は被告人として裁判にかけられるそうです。
日本ではドクターの賠償責任保険は年間5〜6万円で収まっていますが、それでも小児の脳性マヒへの補償額は1億数千万円が当たり前だそうです。
明治の頃までは子供10人生んで、3人育てばいいと言う状況だったらしいのですが、今出産1000当たり3.2でアイスランドの3.0に次いで世界第2位ですが、小児科のある大学病院やこども病院で新生児集中治療室があるのが全体の16%だそうで、欧米並みに新生児集中治療室を用意すれば、年間500人はまだ救えるということです。
未熟児網膜症の裁判で、設備が十分でないなら、この場合は新生児集中治療室がないなら、ということだと思いますが、救急患者を受け入れるべきではなかったという判決がでたことがあるらしいです。このあたりがたらい回しの一つの原因でもあるようです。

「県立大野病院事件」というのがありました。ドクターの間では結構有名な事件だそうで、2004年12月に福島県県立大野病院で出産した妊婦が大量出血で、止血中に死亡したというものです。癒着胎盤だったということです。
出産時の死亡の三大原因は、産褥熱、妊娠中毒、出血です。
胎盤は胎児の付属物です。親子といえども遺伝子は半分しか共通しない、別の生き物ですから、胎児血と母体血とは混じりあってはならないため、胎盤を通して、酸素と二酸化炭素、栄養物と老廃物の物々交換を行っています。胎盤側からは絨(じゅう)毛という突起が無数に出ており、その周りに母体血が激しく噴出する構造になっており、胎盤がはがれると子宮の内側の広い面積から湧き上がるように出血します。赤ちゃんが出た後なら、子宮そのものが急速に縮んで出血は間もなく止まります。しかし、ちょっとでもタイミングが狂い、胎盤が早く剥がれたり、部分的に残ったり、子宮が完全に縮まなかったりすると、出血が止まらなくなり、30分も放置すると、母体死になるそうです。
普通の器官ならしみでるような毛細血管出血ですが、子宮では広い面から湧き上がるようなモウのない細管出血となり子宮摘出のほか手の施しようがない場合があるそうです。
癒着胎盤は胎盤の一部が子宮に癒着してしまっているために、子宮は摘出を免れないそうです。胎児を先に取り出そうとして帝王切開をして、その間にお母さんが亡くなってしまった。
産科のドクターが1年3ヵ月後に業務上過失致死傷罪で逮捕、起訴されたということでドクターたちが猛反発、インターネット上でドクター達が参加できるサイトがあるらしいのですが、そこで大分議論が行われたようです。結局「こんなので逮捕、起訴されるのであれば産科医なんかやってられないよ」ということです。
昔は医療訴訟というのは民事で行われていたそうですが、患者側が医師の過失を証明しなくてはいけない大変な訴訟だったのですが、最近様子が変わってきているそうです。桶川ストーカー事件、これは「いうことをきかないと殺すぞ」と脅迫を受けていた被害者が警察に相談に行っていたのに、警察はなにもしてくれないで、本当に殺されてしまったという事件ですが、この事件以来、警察が「民事不介入」の原則を崩し、どんどん民事にも首を突っ込むようになったということです。医療崩壊の小松秀樹氏によると山梨医大にいた25年間で警察が病院に入ってきたことは一回もなかったのに、虎ノ門病院で昨年1年間で3回あったということです。
刑法は原則として過失を罪としないそうです。刑法第38条1項は「罪を犯す意思がない行為は罰しない。ただし、法律に特別の規定がある場合は、この限りではない」と規定されているそうです。業務上過失致死傷罪はこの例外規定の一つだそうです。この業務上過失致死傷罪は警察では捜査1課の担当だそうで、普段、強盗、強姦、殺人などを担当している捜査官が、凶悪犯を取り調べるのとまったく同じ手法で取調べをするそうです。
医療崩壊の中で、ある脳外科医の話が取り上げられていました。少し読みます。
「脳動脈瘤の壁は破れやすい。術中にガイドワイア、あるいは動脈瘤内に留置すべきコイルが壁を貫き出血した。この事故で最終的に患者は死亡した。家族が警察に届け出た。警察の取り調べの後、ショックで30台半ばの担当医はしばらく勤務できなくなった。警察で肉体的暴力を受けた訳ではない。この担当医は、心理的に追い詰められて、以後、リスクの大きい業務を止めた。本来の専門医療にたずさわることが危ぶまれたが、一ヵ月後より、少しずつ本来の業務に復帰できた。
一般的に医師は、ごく普通の人と同じく、強くない。暴力を背景にした攻撃には極めて崩れやすい。常々、反省ばかりしているのでその反省点をつかれると防御できない。この医師は単に事情聴取を受けただけで送検されたわけではなかったのに、これだけのダメージを受けた。」(医療崩壊の52ページ)
ちなみに医者を刑法で裁くのは先進国の中で日本だけだそうです。
また民事裁判であっても、裁判官の変な正義感、例えば、脳性マヒの子を抱えて、これからお金もかかって大変だろう、自分がここで無罪判決を出したらこの家族は大変なことになるのは目に見えているという理由で有罪判決が出されるならこれは本末転倒になります。少なくとも刑事罰で一度でも有罪判決が出れば、前科がつくことになり、大学教授はもちろんどこかの病院の病院長にもなれないそうです。そのドクターの前途を閉ざすことにもなりかねません。
薬による被害の救済はスモン病被害者の主張で1979年に出来た、「医薬品被害救済基金」というのがあるそうです。通常の使い方をしていて、薬害にあった場合、自動的に救済されるシステムが出来ているそうです。基金は製薬会社がお金を出し合い、あと一部は国から出されているそうです。
これと同じように、医療事故にあった場合、自動的に救済される制度、これが無過失保障制度ですが、ドクターに過失がなくても保証される制度です。スウェーデンやニュージーランドではすでに制度が出来ているそうです。この制度でも作らなければ、今のような状態では、もう日本中から外科系のドクターがいなくなってしまうと心配されています。
この無過失保障制度は1月24日の新聞に出ていましたが、今年中の設立をめざして、準備委員会が具体的な保障金額の詰めにまで入っていると出ていました。出産事故で脳性マヒの場合、2千数百万円になりそうだということです。今裁判では1億数千万が普通ということでしたから、かなり金額は抑えられているようです。

こんなに多くの常勤医がいなくなった。です。
開業ももっとお金を儲けたいからという理由ではなくなってきているようです。
過労死しても不思議ではないような過酷な労働環境と、善意の医療行為が憎悪の対象にされ、刑事訴追さえされかねないというストレスから逃れるためだそうです。自分と家族の生活を守るためにそこそこでいいからと中堅の勤務医が開業するそうです。
上から5番目と6番目は連動しているようです。最初に千葉国保成東病院が24人いたのが、12人になり、救急をやめたら、その隣で救急をやっていた千葉県立東金病院に救急患者が殺到し、あまりのきつさに東金病院のドクターも半分やめてしまったそうです。こういうのをドミノ倒しというそうです。
1番下の大阪の国立循環器病センターのICUのドクターが辞めたのは医学界に衝撃を与えたそうです。日本の心臓病のフラッグシップとも言われるすごい病院で、日本の心臓移植手術の半数はここで行われるというぐらいのところで、ここで働けるということはドクター達の誇りでもあったそうです。

「医療が悲鳴をあげている」という本の45ページにこういう記述がありました。
「著者は、看護師が燃え尽きた瞬間をみたことがある。淀みなく患者の容態を説明していたのに、突然看護日誌を床にたたきつけ、訳のわからないことを言いながら泣きじゃくり、そのまま看護師をやめたのだ。」
そこまでやらんでいいでしょう。辞めていく人を誰にも非難出来ないでしょう。
他にも病院を辞めていくドクターが、眼に涙をいっぱいためて、頭を振りながら、「もうこれ以上やれない」と言って辞めていった話もありました。
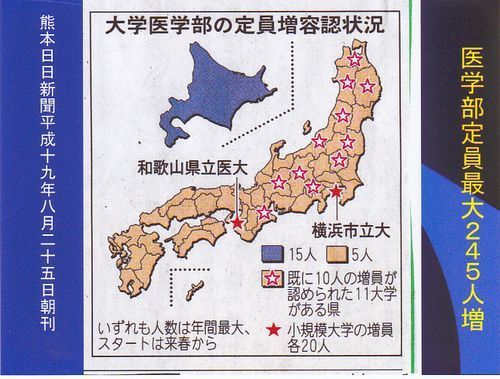
厚生労働省はドクターの数が少ないという現場の声に、「偏在しているから」という答えをしていたそうです。要するに都会にドクターが多いからということですが、研修医制度が始まって、都会を希望する研修医達の希望がどんどん通るということは、余っているのなら通る訳がない、要するに都会でも足りないんだということがだんだん分かってきました。
医師が足りないと言う声にとうとう厚生労働省も定員増を認めました。245人だそうです。
北海道、東北地方に多いということに注目してください。

245人増といっても、昭和59年といったら、私が受験していた頃に近いと思うのですが、比べたら655人も医学部の定員を減らしていたのです。この昭和59年がピークだったらしいのです。医学部の定員がすぐに医者の数に直結するわけではありませんが、合格率が同じならほぼ同じになるのでは。
655名の定員減ということは医学部の定員を100として、医学部6.5校つぶしたのと同じことですから、すごいことだと思います。245人増やしても、当時から4校つぶしたのとおなじです。厚生労働省は医者を増やしたら、医療費が上がるということで、医療費抑制策の一貫として、定員減を目指したようですが、医師会の側にもOECDの平均をクリアした歯科医師が経営難を訴えているのを見て、増やさなくてもいいということをいう人もいるそうです。
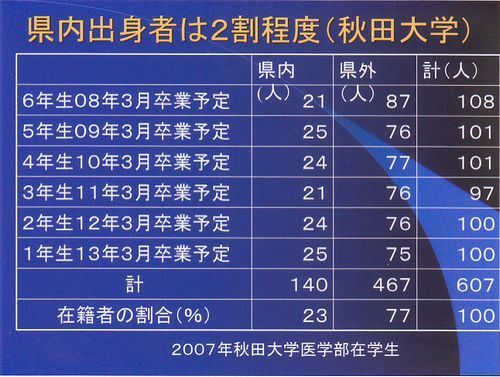
1県1医大はクリアしたというのに、なぜ北海道、東北地方にドクターが少ないのか、これをみると、わかるかも知れません。今、医学部は入試が非常に難しくなっており、昔から比べると定員が少なくなっているのも原因していることもあるかもしれませんが、不況になると安定志向になり、医学部志向になるとも言われているようです。東北・北海道地方の医学部は東京、神奈川、関西の中高一貫校の卒業生に定員を大きく奪われているようです。秋田大学の2007年の在学生では、秋田県出身者は2割程度だということです。卒業して、県外に出る人もいれば、都会から来て秋田に残る人もいる、結局秋田に残る人は2割ぐらいだということです。

田舎だけでない医療危機です。
昨年末に近くの30病院から受け入れを拒否されて89歳の女性が亡くなったのを受けて富田林市の消防本部が調べたところ、2007年1年間で10病院以上の受け入れ拒否が123件あったということです。それを受けて今度は大阪市が昨年一年間を調べてみたところ、20以上の救急受け入れ拒否が大阪市でも104件あったということです。大体3日に一回は起きているということになります。東京でも似たようなことが起きているということです。

お金で解決できる問題か?
今年2月大阪泉佐野市市立泉佐野病院が年収3500万で麻酔医募集をして、院長の倍以上の給料ということで話題になりましたが、2005年三重県尾鷲市で産科医ゼロの危機があったそうです。
尾鷲と言えばかつて日本一雨の多い町として有名で、雨の多い時期は土砂崩れとかで陸の孤島になってしまうそうです。
尾鷲市立総合病院で津市の産科開業医をスカウトしたらしいのですが、市が用意した年収がなんと5525万円だったそうです。総理大臣の年収が4200万円だそうですから、日本一高給取りの公務員ということになるのでしょうか。大阪の府知事の橋本弁護士は3億円の収入から、府知事になって3千万円と言われていましたし、宮崎の東国原知事は1200万円だと報道されていました。
そのかわりその55歳のドクターは、病院の分娩室の隣に用意された部屋に住み込んで24時間体制で診療にあたって、休みは1年間で年末の2日だけだったそうです。1年間で152人を取り上げたそうですが、他の仕事も当然やっているでしょう。
一部市議や病院関係者の中傷とありますが、議会で「3000万円出せば、大学病院の助教授クラスが来てくれる。5000万は出しすぎだ。開業している頃の評判も耳に入ってきている。そもそも開業している頃の年収はいくらだったのか」発言されたそうです。ただでさえ疲れているのに、1年間の努力が認められなかったということと、事故がもし起きた場合何を言われるかわかったもんじゃないと、まあ「5000万円の治療を見せてもらおうか」と言われているようなものですから、市の4800万円への減額提示に、現状維持の上に月に一回週末に連休をくれとかいろいろ条件を出して、条件面で折り合わないことにして1年で辞めてしまったそうです。
元々、この尾鷲総合病院は市議会の介入がものすごくて「嫌悪感をもよおすほど」だということで三重大の先生たちはあまり行きたがらない病院だったそうです。やめた産科医の妊婦たちからの評価は高く、信頼も厚かったということです。
困った尾鷲市は今度は2人体制でやるということで、一人年棒2800万円と5年居てくれれば奨励金5000万円で、50歳の津市の元開業医と65歳で他の病院を定年退職する人の2人の産科医を確保したらしいのですが、新聞報道の市議の発言とかの経過を見て、後で65歳の方が断ってきたらしいのです。
市は引き続き探すということだったのですが、その後の情報は私にはありません。50歳のドクターは1人で取り残されたかもしれません。とりあえず赴任した時に、5年いてくれたら奨励金5000万のうち支度金として500万円もらったそうですが。
お金をだせばすべて解決というようなものではないようです。

何でここまで医療崩壊が進んだのか。全ての誤りは1983年「医療費亡国論」から始まったということです。1983年この前の年に武見太郎が医師会の会長を辞めたそうです。そして1983年の暮れに亡くなったそうです。一番下に社会旬報「医療費をめぐる情勢と対応に関する私の考え方」厚生省保険局長吉村仁と出ています。この人は厚生省の歴代局長の中で最も有名な局長になったそうです。
その中身とは、
①医療費亡国論:このまま租税・社会保障負担が増大すれば日本社会の活性が失われる
②医療費効率逓減論:治療中心の医療より予防・健康管理・生活指導に重点を置く必要がある
③医療費需給過剰論:医療の供給は1県1医大政策もあって、近い将来医師過剰が憂えられ、病床数も世界一、高額医療機器導入も世界一高い
世界のCTの半分が日本にあるという話もありました。
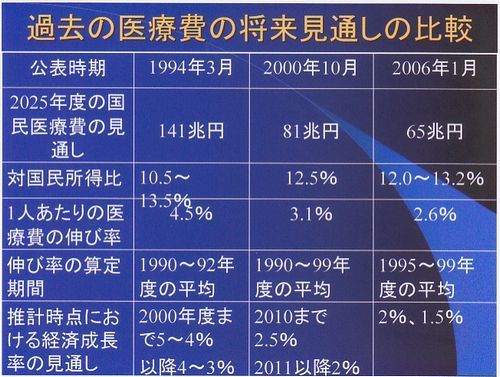
医療費亡国論を受けてその11年後の1994年3月、2025年の国民医療費の見通しを当時の厚生省(2001年1月に厚生労働省に変わる)が発表しました。当時、国民医療費は25兆円だったのが、2025年には141兆円になるという見通しです。なんで2025年かというと団塊の世代の一番最後の人たちが後期高齢者になる年で、老人の比率が一番高まると予想されている年だそうです。
これは当時の6倍近くになるというので、大変だということで、一気に医療費抑制の流れが出来てしまいました。これはその後2度見直しをされ、2000年10月に81兆円、2006年1月に65兆円と141兆円の半分以下になりました。なんでそんなに見通しが変わるんだ、1994年の発表は厚生省の陰謀ではないか、いろいろな声が出ましたが、対国民所得費を見るとどれも12~13%で変わりがありません。結局、不況で経済成長率が下がったのでそうなったというのが真相のようです。
金額の大きさにだまされたらだめです。必ず対GDPもしくは対国民所得に対しての比率で見る習慣をつけないとだまされます。
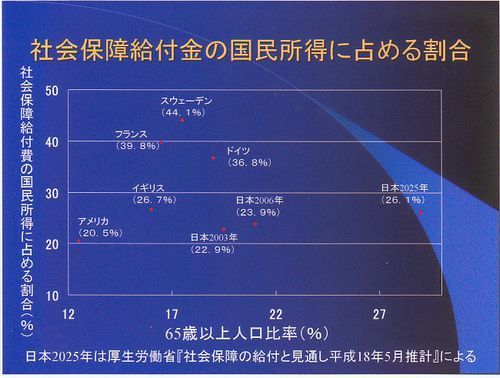
横軸に65歳以上の人口比率、縦軸に社会保障費の国民所得に対する割合になっています。厚生労働省『社会保障の給付と見通し平成18年5月推計』による2025年の日本の予想です。社会保障の給付ですから、年金も医療費も全部含めての数字です。この表には出ていないのですが、金額的には141兆円で先ほどの1994年と全く同じですが、これは2年前のデータです。
2006年の90兆円の1.8倍になる。これは大変だと言っても、国民所得に対する比率から言ってほとんど横ばいだということです。金額だけの議論は百害あって一利なし、常にGDP比、国民所得比で考えます。
老人比率が8%も上がっても社会保障給付金がほとんど上昇しない未来しか想定されていないということになります。ただでさえ小さすぎる政府が、ほとんど横ばいの20年後の社会保障費の負担を心配して、いっそうの歳出削減努力が言われています。この小さすぎる政府は20年後日本で暮らす人たちの生活をどの程度のレベルで想定しているのか。どんなレベルの生活をさせられるのか、私は不安に思っています。
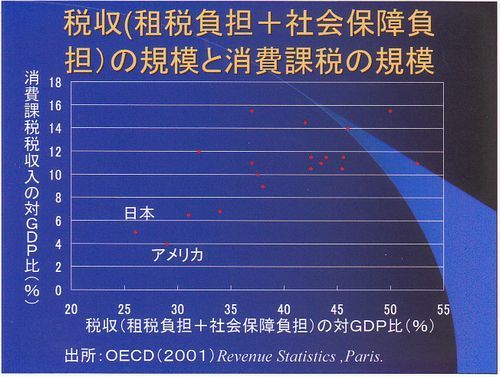
いかに小さい政府であるか、これを見ていただければわかると思います。縦軸に消費税率の対GDP比を横軸に租税プラス社会保障負担の対GDP比を表しています。日本とアメリカだけが異様に小さくなっています。大きい国では、半分以上持っていかれた上に消費税も大分かかります。

千葉大教授広井良典先生による4つのシステム比較です。一番左のAが純粋な社会主義です。資源配分は計画経済による公的コントロールとなっています。一番右のDが純粋な資本主義です。資源配分は私的で市場経済になっています。所得再分配は弱くなっています。左から二番目が中国などが始めた社会主義市場経済システムです。資源配分は私的で市場経済ですが、土地などの所有に関して公的な関与があります。所得再分配は社会主義市場経済における社会保障システムを現在模索中であるということです。Cは福祉国家で一応私的な市場経済ですが、所得再分配は強く、積極的な社会保障制度がとられています。広井のいうのはBとCは実は資本主義と社会主義の中間形態という点において構造的によく似ているということです。またこのテーマは非常に興味深いところであるのに、意外にもあまり認識されていないということです。
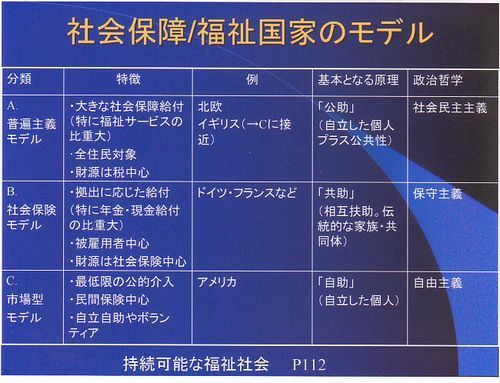
ここでは、同じ資本主義国家の中でも社会保障や福祉の大きさや程度により、北欧やイギリスのA普遍主義モデル、ドイツフランスのB社会保険モデル、アメリカのC市場型モデルと分けられています。
要するに個人的見解を述べさせていただくと純粋な社会主義が崩壊を見せている中で、純粋な資本主義の正しさが証明された訳ではなく、どの国も中道の道を模索している状態です。実際、北欧を典型に社会民主主義が政治ないし、二大政党の一翼を担い、現在でもスウェーデン、イギリスの労働党、スペインなどで社会民主的系の政党が政権を取っています。ドイツでは1998年から2005年まで社会民主党と緑の党の連立政権でした。にほんの民主党がそれにあたるかと言えば疑問ですが、社民党は絶対その系統だと思います。日本とアメリカだけが小さい政府を目指している、福祉国家とまでは言わなくてもせめてもう少し大きい政府でいいんじゃないか。大きな政府の福祉国家でもない、小さな政府の新自由主義でもない、第三の道があるんじゃないか。ドイツ、フランス並みにそこそこ大きい政府でないと医療費の国庫負担が一般会計にある限り小さい政府を目指せば永久に医療費は上がらないよということじゃないかと思います。
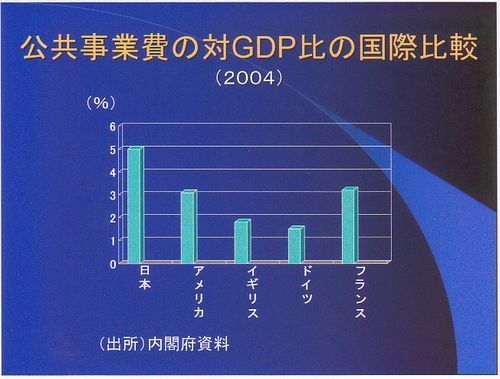
公共事業費ですが、ご存知のように日本はかなり多くなっています。1970年代前後に日本とヨーロッパの政策選択の分水嶺があったと広井先生は言います。ヨーロッパの公共事業費はこの時期以降減少傾向をたどったけれど、日本のそれは横ばいかむしろ増加した。ヨーロッパの失業率はこの時代から徐々に5%を超えるレベルに入っていくが、日本のそれは低いままで推移します。公共事業により失業補償になっていた訳です。公共事業が実質的な社会保障になっていたという考え方です。公共事業で作ったものが残るは、現金支給ができるは、選挙向けの票集めが期待できるはで、1石3丁だったのです。
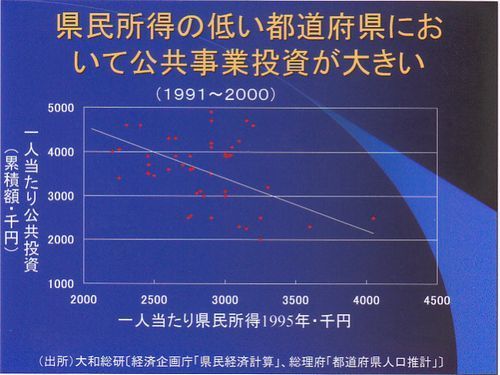
ここに出ているように、県民所得が低い県では公共事業が多く行われました。これにより、地方間格差を埋める再分配がうまくいっていたわけです。公共事業を少なくしたとたん、一気に地方は苦しくなりました。しかし、公共事業による社会保障という手段がずっと続く訳がありません。永久に何かを作り続けなければいけないからです。当然、無駄なものも作ろうということになる。本来、社会保障費というものは、社会保障そのものに使われるべきものです。
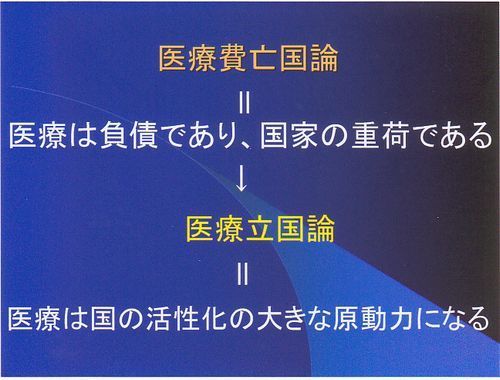
医療費亡国論は医療は負債であり、国家の重荷であるという考えです。負債というのは少し前に「金持ち父さん、貧乏父さん」という本がベストセラーになりましたが、これに自宅や車はメインテナンスにお金がかかる一方で、一銭もお金を生み出さない。若い頃はそういうものにお金をかけるのではなく、むしろ、貸家を買うとか、アパートを建てて貸すとか、お金を生み出すものにお金をどんどん換えていき、ある程度その生み出すお金が大きくなってから好きなものを買えばいいという考えだったと思います。負債をお金がかかる一方で、一銭も生み出さないものと考えると医療は果たしてそうなのか、医療はむしろ国の活性化の原動力になると医療立国論を唱える人がいます。帝京大学前医学部長の大村昭人先生です。
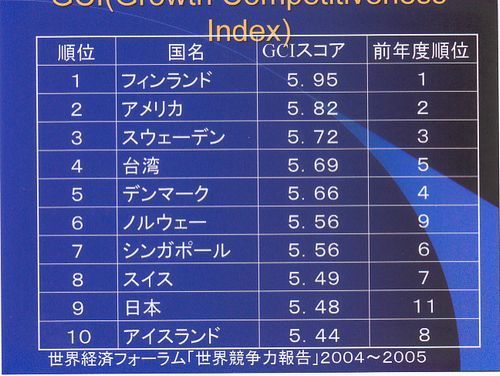
上の方が少し切れてしまいましたが、世界の競争力ランキングです。アメリカは2位ですが、フィンランド、スウェーデン、ノルウェーの北欧3国、デンマークも上位にランキングされています。これらの国は福祉大国と呼ばれ、大体所得税と社会保障費でお給料の半分を持っていかれ、軽減税率はあるものの消費税も25%です。福祉大国はむしろ競争力はあると言っていいと思います。
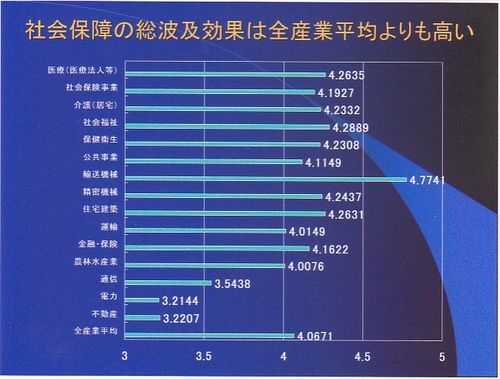
総波及効果というものがあります。ある産業に生じた需要がその産業の生産を増加させ、それにより原材料の購入を通じて次々と他の産業の生産が誘発されることを示したのものが一次波及効果。さらにこの生産増が所得増を呼び、その所得増が消費を増大させ、消費増が更なる生産を増加させることから生じる波及効果を表したものが追加波及効果であり、両者を合わせたものが総波及効果です。全産業平均が一番下で、公共事業が真ん中より少し上にあります。上から医療、社会保険事業、介護、社会福祉、保健衛生のすべてが公共事業を上回っています。まさに医療を含む社会保障は公共事業よりも国を活性化させるということです。
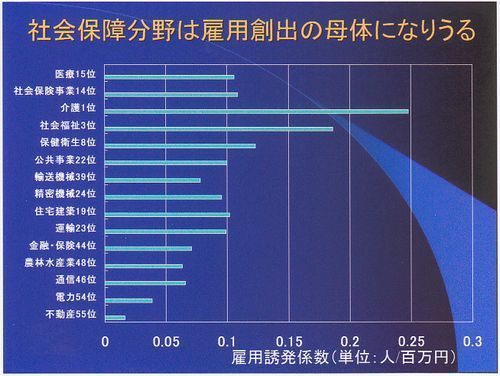
社会保障は雇用の創出の母体になりうる。真ん中より少し上に公共事業22位があります。昔と違って公共事業は結構機械化が進んでいるようです。そんなに人手はかからないようです。上から3番目介護が一番人手がかかります。その下社会福祉が3位、その下保健衛生が8位、上から2番目社会保険事業が14位、一番上医療が15位。すべて公共事業を上回っています。正社員として人を雇えれば国の税収も増えます。

これは権丈先生のものです。国の規模と現代国家の機能です。これからは大きい政府か小さい政府かは社会保障費と公的教育費で決まるんだと言っています。医療を含めた社会保障と教育は誰でも受けられるものでなくてはいけない。この二つだけは国が管理した方がいい。そしてその大きさをきめるのは国民だ。小さい政府をめざせば医療費も当然小さくなります。医療崩壊を防ぐためにも、ある程度の大きさ政府がどうしても必要になります。
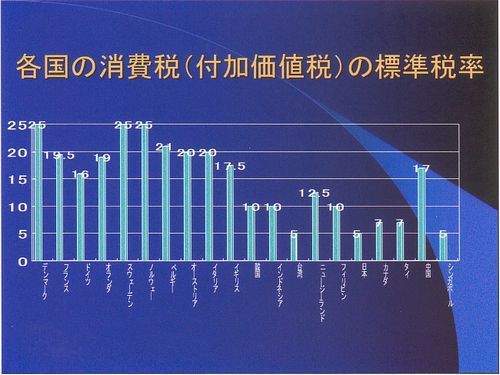
各国の消費税です。デンマーク、スウェーデン、ノルウェーは25%、フランスもドイツもヨーロッパの国はどの国も15%を超えています。日本の5%がいかに少ないかわかると思います。なぜこんなに日本が少ないのか。

消費税を上げると言えば必ず反発を受けてきたからです。細川さんの7%の国民福祉税も反発で即日撤回です。橋本さんも3%から5%に上げて、選挙に負けて、「ちくしょう!」と言いました。みんな国民が税金を上げるのを拒否したつけがここになって医療崩壊へとつながって来ているのです。医療費に使えるお金がない訳です。
もちろん税金を上げる前に、無駄を省いてからというのもわかります。このお茶の水会のようなところで、もし会費を上げると言ったら、まず無駄がないか会計を充分に見直してからということになるのでしょうが、織田雄二の言葉ではありませんが、「事件は会議室で起きているんじゃない、現場で起きているんだ。」無駄がなくなるのを待っていては、医療の現場は本当に崩壊しています。また食料品など生活必需品に対しての低減税率等の配慮は当然必要になります

9・11以降進む新自由主義化
少しまたアメリカの話をさせてください。
ミルトン・フリードマンはシカゴ学派と言われるシカゴ大学の経済学の元教授で小さい政府の新自由主義政策でノーベル経済学賞を受賞していますが、「国の仕事は軍と警察以外すべて市場にまかせるべき」と発言しています。この人の考えには当然批判も多くあります。
ドナルド・ラムズフェルドは元の国防長官です。大学はプリンストンですが、シカゴ生まれで、ミルトン・フリードマンの影響を受け、さらに発展させ、「戦争を民営化できないか?」という疑問を持ちます。
そして、「民営化された戦争」の代表例が今の「イラク戦争」だそうです。驚異の「外注革命」だそうです。「テロとの戦い」とのキーワードで始められたこの戦争は、基地への食料や武器の輸送、基地の建設、電気技師やトラックの運転手、VIPの警護まで様々な業務が派遣会社に外注され、なかでも兵士を派遣する会社まであって、随時出動態勢にある飛行機20台と2万人の兵士を抱えている会社まであるそうです。戦争までビジネスにしてしまっているそうです。
「格差拡大政策(社会保障費、教育費の削減)さえあれば徴兵制はいらない」は今、アメリカは徴兵制ではなくて、志願制だそうですが、社会保障費、や教育費を削減すれば、生活が苦しくなり自ら志願して戦争にいってくれるということです。
「自己破産しても学資ローンは消えない」「学資ローンの支払い不能者39%」「学資ローンの立替と引き換えに戦場へ」は、アメリカでは高卒ではアメリカンドリームを達成できないからという理由でローンを組んで大学に行くわけですが、教育費の削減で、大学の授業料が30年前の4倍になり、公立で、年間68万円、私立で260万円ぐらい平均でかかるそうです。卒業時の借金が大体300万円、修士、博士で1000万円を超えるそうです。うまく就職できればいいですが、出来なかった場合はすぐに返済が始まり、月々2万円弱の返済を20〜30年かけて返していくわけですが、支払い不能者がなんと39%いるそうです。学資ローンだけは自己破産しても消えないそうで、国がテロとの戦いの名の下に個人情報を持っており、支払い不能者をめがけて軍のリクルーターを送り込むそうです。700万円ぐらいまでなら、軍が肩代わりしてくれるとのことで、代わりに戦場へ送り込まれるそうです。学資ローンは国が保証人になって、利子も負担してくれるということで、金融機関にとってかなりうまみのある民営化だそうです。
・ 「いのち」の商品化は、戦争に行けば、直接命にかかわります。人間の命がまるで、消耗品の商品のように扱われて、一部の金持ちのビジネスの利益のために使われているということです。
・「教育」「いのち」「暮らし」は絶対に民営化すべきでないと述べています。
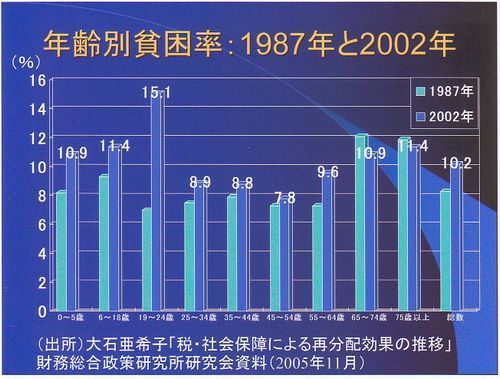
年齢別貧困層の分布図です。一番右の総数を比べると2002年は総数ではやはり増えていますが、高齢者の65歳以上の貧困者は減っています。大きく増えているのは19歳から25歳の年齢層です。
広井良典先生は奨学金とかケチなことを言わずに、もっと大きい政府にして、若年者に生活保護程度でいいから、返済不要の年金のようなものを出したらどうだと言っています。
少し本文から読みます。「たとえばヨーロッパの多くの国では大学は大半が無料かそれに近い水準であり、また高校を卒業して数年働いてから大学に入ったり、働きながら大学に5,6年以上在学するということが一般的である。もちろん、いわゆる大学に限らず、様々なタイプの職業教育機関などが多様な形でもっと整備されていってよい。様々な「格差」の最大の要因の一つが教育年限ないし学歴であることも踏まえれば、本人が希望する限り、現在よりも長い期間の教育やトレーニング、試行の機会をできるだけ平等かつ公的に保障することは、ニートなどを含めて解決策になるのではないか。」
国家を大きな家族とみなして、国家が面倒を見て、若者に生活の心配なく、思う存分勉強なり、職業訓練をやってもらうということです。
誰でもが思う存分、高等教育が受けられるようになれば、もっと日本の競争能力も上がってくると思います。本当に優秀な人間が、生活のために大学を辞めていっている。取りこぼしが大分あると思います。
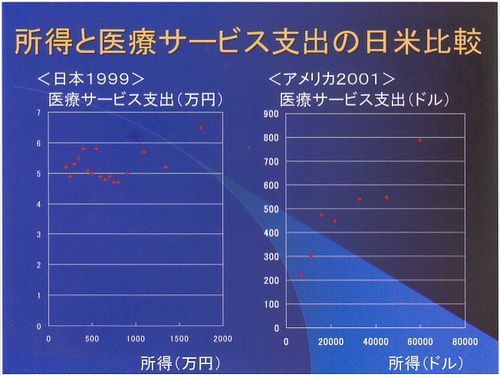
所得と医療サービス支出となっていますが、先ほどアメリカのところで出ました負担の逆進性と矛盾しますので、どれだけのサービスが受けられるかと考えてください。日米比較を見てみます。
医療や教育など、所得にかかわらず「平等消費」される方が望ましいと判断した場合、平等消費を実現するという目的を達成するためには政府を利用したほうがいいんだと思われます。政府を利用せずに市場にまかせるとなると、どうしても所得階層に応じて消費格差のある「階層消費」が生まれてしまう。たとえば医療に関して、平等消費が望ましいのか、階層消費が望ましいのか?この問題こそが、「民間でできることは民間に」というスローガンを掲げる政治家を前にして、われわれが考え抜かなければならないことではないでしょうか。

私のやりたいこと 権丈善一
「保育・教育、介護・医療のための資源を社会から優先的に確保し、かつこれら対人サービスの平等消費が実現でき、さらに就業形態がたとえ非正規であったとしても賃金率(時間あたりの賃金)や社会保険の適用面で不利にならないという就業形態選択の自由が保障される社会を目指すように有権者を説得すること、そしてこうした社会を実現するために増税や社会保険料の引き上げをしても政治家がかわいそうな目に遭わない日本を政治家に準備することである。」
また次のようにも述べています。
「ここ何年か、小さな政府というキャンペーンに疑うこともなく酔い、医療、教育の荒廃、介護の後退、保育の未整備を招いたのは首相の個性ゆえではなく、増税をしようとすれば政治家を酷い目に遭わせる日本の有権者のせいだ。
増税できなければ、今の財政事情を考えると、歳出を削減しなければならないことは子供でもわかる。その際、彼ら政治家にとって、歳出削減につながることを発言してくれる経済学者はとても重宝する。ゆえに、彼らを重用する。ただそれだけのことだ。
増税して<小さすぎる政府>を改善しますと公約する方が選挙に勝てる政治環境になれば、彼ら政治家は政策を切り替えるし、そのとき、歳出削減しか視野にない経済学者は為政者から切り捨てられることになろう。
「政策は所詮力が作るのであって正しさがつくるのではない」なんて言ってはいるけど、僕は多くの国民には、同情、思いやりの心があり、みずからの利害得失だけでなく、社会全体を見わたして善悪を見分ける能力をもっていると思っている。だから、正しさを訴えつづければ、いつの日にか、その正しさは力をもち得るとも思っている。と」
抄録に一刻を争う事態と書いたのは、昨年からいつ選挙になってもおかしくない状況だったからです。いつ解散総選挙かと、やきもきしておりましたが、なんとか選挙前に皆さんにお伝えすることが出来てほっとしています。医療危機はピンチですが、逆にマスコミが目を向けている今こそが、閉塞感を打破できる大きなチャンスであるとも言えると思います。今回の話を一人でも多く、周りの人に、それも医者や歯医者じゃなくて、儲かっているんじゃないかと思っている一般の人に伝えてもらえませんでしょうか。財源を作り出して医療にお金をいれないととんでもない時代がくると。ちゃんと話せばきっと理解してくれると思います。何かが起きようとしていることはマスコミの報道で知っていますから。今はとにかく一人でも理解者を増やすことが大事だと思います。
今回いろいろ勉強してきて、痛感したことは日本人がいかに優秀かということです。京都大学の山中教授のiPS細胞についていろいろ聞かれたと思いますが、iPS細胞を作るのに最後の24の遺伝子までしぼり込みが出来たそうです。24個のうち、どれか1個だけでできるかもしれないし、24個全部必要かもしれない。すべての組み合わせの数を考えたら膨大な数になる。どうしたらよいかということで、こいつならできるかもしれないとある教室員を指名してやらしてみたそうです。そしたら、その教室員がどうやったかというと、24個の遺伝子のうち、1個ずつを抜いた資料を24個作って、やってみた。そしたら、24個の資料のうち、20個は細胞ができたけれども、4個はできなかった。できなかったということはその遺伝子がないとだめということです。4個のできなかった資料の抜いてある遺伝子4つで資料を作ってやったら細胞ができた。あとは4個のうち1個でもぬけたらだめということを証明すれば良いだけですから簡単です。これで、iPS細胞をつくるのに、4つの遺伝子で必要かつ十分であるとあっと言う間に解いてしまったらしいのです。
「まあ、その教室員を選んでやらせたのは私ですがね。」という山中教授のプチ自慢が入るのですが。山中先生は神戸大学医学部のご出身だそうです。
またキューバ医療の本を読んでいると、インターフェロンはウィルスの増殖を防ぐパワーを持つ遺伝子ですが、これを1番最初に発見したのは、故長野泰一(やすいち)東大教授だそうです。1979年に遺伝子組み換え大腸菌を用いて世界で最初にインターフェロンを人工的に作り出したのも谷口維紹(ただつぐ)先生という日本人だそうです。この人は東京教育大学を出て遺伝子工学を海外で学び、阪大に教授で迎えられ、東大に移って医学部の免疫学の教授をやっているそうです。今59歳だそうですが、キューバの人たちは、アメリカよりもこの問題に進んでいるフィンランドに勉強に行ったそうです。1980年代後半まで、遺伝子組み換え大腸菌を使ったインターフェロン生産はフィンランドが1位、キューバが2位だったそうです。日本人が発見して、製造法も発明して、フィンランドとは何でと不思議に思います。それにまたフィンランドが出てきます。
パルスオキシメーターという医療機器があります。まだ出来て20年ぐらいしかたたないそうですが、指先に洗濯ばさみのようなものを挟んで酸素飽和度を測定し、酸素をあげたほうがいいか判断する機器です。これは医学界ではノーベル賞に値する評価がでるくらい画期的な装置らしくて、アメリカではこの機器の導入期と一致して手術室の麻酔事故が劇的に減ったと言う報告があるそうです。この機器を発明したのが、日本光電工業株式会社の青柳卓雄という人らしいのですが、現在はアメリカの2社が製造販売していて、世界を相手に莫大な利益をあげているそうです。
日本では折角の技術の臨床での認可に時間がかかり過ぎて、外国に遅れを取っているそうです。医療機器の承認は厚生労働省が行うのですが、審査を円滑に行うために、2004年から独立行政法人・医薬品医療機器総合機構というのが出来たそうです。医療機器の審査を扱うスタッフは26名だそうです。一方アメリカのFDA(食品医薬品局)は総スタッフ数8500名、医療機器担当だけで1000人以上いるそうです。
2005年4月から改正薬事法というのが発令されて、許認可申請手続きが煩雑になり、従来2センチ程度の書類の厚さが4〜5センチになったという書類や報告事項が多くなっているそうです。規制強化のために、審査・開発経費は数倍に増加し、小企業は医療機器関係から撤退せざるを得ない状況だということです。
ヨーロッパでは、一定の基準を満たせば比較的簡単に承認が得られる代わりに、市場に出た後の監視は厳しく、何か不具合があるとその対応も早いそうです。日本では薬害エイズの血液製剤、B型C型肝炎のフィブリノーゲンの例を見てもわかるように、海外ではとっくに禁止されているのにダラダラ使う。認可は遅く、不具合への対応は遅い、最悪の状態になっています。
あまり働かない公務員がしっかりお給料をもらい、クビにもできない現状も理解しますが、小さすぎる政府のために、必要なところ、認可機関、監視機関に人員を配置できない、これだという成長産業にお金を注ぎ込むことができない状況の中で、iPS細胞がつぶされてしまわないかと心配しています。まさに小さすぎる政府が国力を削いでいる状況ではまずいのではないでしょうか。
出来ればある程度の規模の政府のもとで、医療も教育も安心して受けられ、我々の診療報酬も引き上げられ、努力するものが報われる、そんな社会がとりもどせればと願ってやみません。
この10ヶ月間いろいろ勉強してきて、色んな本を読めば読むほど新しい考えに触れ、どんどん頭が良くなって来ている感じがしてしょうがありませんでした。
こういう機会でもなければ、なかなかまとまって気合の入った勉強は出来ません。機会を与えていただきました、会長の佐藤先生ほか諸先生に感謝をして、私の話を終わらせていただきたいと思います。今日はどうもありがとうございました。
参考文献(参考にしたものの中から比較的手に入りやすいものをリストアップしました。)
1.「医療政策は選挙で変える、再分配政治経済学Ⅳ」権上善一2007年7月慶応義塾大学出版会。
2.「日本の歯科医療政策」野村真弓、広井良典、尾崎哲則2007勁草書房。
3.「医療崩壊 立ち去り型サボタージュとは何か」小松秀樹2006年朝日新聞社。
4.「医療の限界」小松秀樹2007年新潮社。
5.「医療立国論 崩壊する医療制度に歯止めをかける!」大村昭人2007年日刊工業新聞社。
6.「世界の医療制度改革」OECD編著2005明石書店。
7.「医療費抑制の時代を超えて―イギリスの医療・福祉改革」近藤克則2004医学書院。
8.9.「アメリカ医療の光と影」「市場原理が医療を亡ぼす」李啓充2000、2004年医学書院。
10.「SiCKO(シッコ)」マイケル・ムーア監督2007ギャガ・コミュニケーションズ。
11.「世界がキューバ医療を手本にするわけ」吉田太郎2007築地書館。
12.週刊東洋経済2006年10月28日号特集「ニッポンの医者と病院」
13.週刊東洋経済2007年4月28〜5月5日号特集「ニッポンの医者、病院、診療所」
14.週刊東洋経済2007年11月3日号特集「ニッポンの医者、病院、診療所」
15.ダカーポ2007年11月21日号「拝啓、マイケル・ムーアさま 日本の医療保障もヤバイです!」
16.「医療が悲鳴をあげている」近藤喜代太郎2007西村書店。
17.「持続可能な福祉社会」広井良典2006筑摩書房。
18.「医療の値段―診療報酬と政治―」結城康博2006岩波書店。
19.「入門医療経済学」真野俊樹2006中央公論新社。
20.「日本の医療が危ない」川渕孝一2005年筑摩書房。
21.「日本の医療に未来はあるかー間違いだらけの医療制度改革」鈴木厚
22.「崩壊する日本の医療」鈴木厚2006秀和システム。
23.「患者見殺し医療改革のペテン 年金崩壊の次は医療崩壊」崎谷博征2004光文社。
24.「貧乏人は医者にかかるな!医師不足が招く医療崩壊」永田宏2007集英社。
25.「命に値段がつく日 所得格差医療」色平哲郎+山岡淳一郎2005中央公論社。
26.「誰が日本の医療を殺すのか 医療崩壊の知られざる真実」本田宏2007洋泉社。
27.「ルポ貧困大国アメリカ」堤未果2008岩波書店。
28.「ジョンQ最後の決断」ニック・カサヴェテス監督2003DVD発売パイオニアLDC。
お問合せ・ご相談はこちら

| 受付時間 | 月・金 9:00~13:00/15:00~19:00 火・水・土 9:00~12:30/14:00~18:00 |
|---|
| 定休日 | 木曜、日曜・祝祭日 |
|---|
ご不明点などございましたら、お電話もしくはお問合せフォームよりお気軽にご相談ください。
お気軽に
お問合せください

当院は予約制になっております。必ず電話または他の方法で診療時間の確認、予約の上でお出かけ下さい。
お電話でのお問合せ・ご予約
<診療日・診療時間>
月・金
9:00~13:00/15:00~19:00
火・水・土
9:00~12:30/14:00~18:00
※木曜、日曜・祝祭日は除く
祭日のある週は祭日優先、木曜日も診療します。木曜日の診療時間は祭日のある曜日に合わせています。金曜日の12:00~13:00は往診に出かけている場合が多いです。
お口の健康講座
当院の特徴
当院の治療内容
料金表と医療費控除
院長のちょっとイイ話
院長のちょっとイイ話2
院長のちょっとイイ話3
院長のちょっとイイ話4
院長のちょっとイイ話5
当院について
菊川歯科
住所
〒861-8003
熊本市北区楠4-3-18
診療日・診療時間
月・金
9:00~13:00/15:00~19:00
火・水・土
9:00~12:30/14:00~18:00
祭日のある週は祭日優先、木曜日も診療します。
木曜日の診療時間は祭日のある曜日に合わせています。
金曜日の12:00~13:00は往診に出かけている場合が多いです。
定休日
木曜、日曜・祝祭日
来院地域
患者さんは、熊本市内だけでなく、菊池市、菊陽町、大津町、阿蘇郡、益城町、植木町、光の森、武蔵ヶ丘、兎谷、岩倉、新地、楡木、龍田からもいらしています。



